FMC et spécialités
Par Pierre Arsenault, PhD. MD, et Serge Marchand, PhD
(Tiré de MedActuel FMC / juin 2002)(Transcrit par Josette Lincourt)
La fibromyalgie en l’an 2002 : Des pistes intéressantes
Objectifs pédagogiques
- Intégrer les connaissances actuelles qui entourent la fibromyalgie.
- Connaître des solutions à la prise en charge des patients qui en sont atteints.
| Le cas Gisèle a 52 ans. Elle ressent des douleurs musculaires diffuses qui sont apparues progressivement au cours des deux dernières années. Ces douleurs ont fait suite à un accident d’automobile spectaculaire, au cours duquel elle a subi d’importants traumatismes physiques. On lui aurait indiqué que la douleur qu’elle ressent est certainement liée à un état anxio-dépressif post-traumatique. Elle n’en croit rien! Elle vous consulte avec l’espoir d’obtenir des explications sur ces symptômes et une prise en charge thérapeutique. |
La fibromyalgie « primaire » a longtemps été considérée comme un syndrome clinique d’origine psychologique. En 2002, la recherche biomédicale montre qu’il existe chez les fibromyalgiques des troubles neurologiques centraux, en particulier au niveau des mécanismes endogènes de modulation de la douleur. Ces découvertes sont importantes, car elles démystifient cette affection et permettent une meilleure approche thérapeutique.
La fibromyalgie est une affection médicale caractérisée par des douleurs musculaires diffuses présentes depuis plus de trois mois, par un sommeil non récupérateur, par une humeur souvent dépressive et par l’association fréquente de symptômes divers (neurologiques, cardiovasculaires, digestifs, urinaires et/ou gynécologiques)1-6. Le diagnostic de cette affection repose sur l’identification d’au moins 11 points de douleurs musculaires sur une possibilité de 18 lorsqu’une pression n’excédant pas 4 kg de pression par centimètre carré est exercée sur les points « sensibles » reconnus par l’Association américaine de rhumatologie. On ne parlera de fibromyalgie que si la douleur est présente depuis au moins trois mois consécutifs.
Depuis quelques années, de nouvelles connaissances sont issues de recherches fondamentales et cliniques. Devant la présentation clinique extrêmement complexe de cette affection médicale, on a souvent considéré qu’il s’agissait d’une manifestation psychosomatique d’un trouble affectif ou simplement de « somatisation ». Il est maintenant clair qu’il existe au moins deux explications neurophysiologiques à la douleur des fibromyalgiques : une sensibilisation avec hyperexcitabilité de la corne dorsale de la moëlle épinière et une dysfonction des contrôles inhibiteurs diffus des influx nociceptifs (ou CIDN). Dans cet article, les auteurs fond une mise à jour des connaissances actuelles qui entourent ce mystérieux syndrome clinique et ils offrent des solutions à la prise en charge des patients qui en sont atteints.
La douleur musculaire des fibromyalgiques : une réalité?
Les fibromyalgiques, en majorité des femmes, présentent des douleurs musculaires généralement diffuses pour lesquelles il ne semble pas exister de pathologies sous-jacentes évidentes1-6. En effet, après qu’on ait initialement montré que la musculature des fibromyalgiques souffre d’une tolérance diminuée à l’exercice physique, que la phosphorylation des cellules musculaires est déficitaire, que la relaxation musculaire est diminuée après l’exercice, que le collagène musculaire pourrait présenter des anomalies, il est maintenant évident que toutes ces observations ne sont pas spécifiques aux fibromyalgiques, mais qu’on les retrouve également chez les patients sédentaires4, 6. Il n’est donc pas étonnant que toutes les thérapies qui se sont avérées efficaces dans le traitement de la douleur « fibromyalgique » ont systématiquement inclus un programme d’activités physiques adaptées1,3,4,6. Plus récemment, certains chercheurs ont montré que la douleur des fibromyalgiques ne se situe pas seulement au niveau des muscles, mais qu’elle affecte également la couche sous-cutanée7. Il est donc de plus en plus évident que la douleur des fibromyalgiques est davantage un phénomène d’hyperalgésie, voire même d’allodynie d’origine centrale, qu’une atteinte musculaire primaire.
Existe-t-il des anomalies caractéristiques dans la fibromyalgie?
Plusieurs hypothèses ont été élaborées au cours des années pour expliquer la physiopathologie de la fibromyalgie1-6. Ces observations sont ici résumées en cinq grandes catégories : l’hypothèse endocrinienne, l’hypothèse biochimique, l’hypothèse infectieuse et, enfin, l’hypothèse traumatique.
L’hypothèse endocrinienne
La fatigue qui accompagne les douleurs des fibromyalgiques « primaires » n’est pas liée à un problème thyroïdien1,3,4,6. Toutefois, tout symptôme évocateur de fibromyalgie doit cependant faire l’objet d’un bilan thyroïdien puisqu’il existe certaines similitudes cliniques entre la fibromyalgie et les problèmes thyroïdiens1,3,4,6.
L’une des découvertes intéressantes des dernières années sur la fibromyalgie est l’identification d’une dysfonction de l’axe hypothalamo-hypophysaire-surrénalien1,3-6. En effet, chez les fibromyalgiques, en réponse à un stress, on ne retrouve pas des augmentations aussi importantes de cortisol que chez les personnes en bonne santé, et ce, malgré des niveaux de base légèrement plus élevés1,3,4,6. Il semble que la surrénale n’arrive pas à répondre aussi efficacement à une stimulation par l’ACTH. En ce sens, les fibromyalgiques pourraient donc souffrir d’un syndrome de dérégulation au stress.
Récemment, certains chercheurs ont mis en évidence des niveaux augmentés de substance P (un des principaux neurotransmetteurs de la douleur et qui n’est pas augmenté dans la fatigue chronique) dans le liquide céphalo-rachidien de fibromyalgiques et des baisses dans les niveaux de noradrénaline et de sérotonine (deux neurotransmetteurs responsables de l’inhibition descendante de la douleur) 1,3,4,6. Ces dernières observations pourraient être liées à un dysfonctionnement des noyaux du Raphé, de la substance grise périaquéducale et du locus coeruleus, trois centres nerveux située au niveau du tronc cérébral et impliqués dans la modulation de la douleur.
Un dernier facteur systématiquement modifié chez les fibromyalgiques est le facteur de croissance insulinique de type 1 (ou ILGF-1)4,6. En effet, ce facteur est diminué autant dans le liquide céphalo-rachidien que dans les urines des patients atteints. Cette observation pourrait expliquer en partie la douleur musculaire que ressentent les fibromyalgiques puisque l’ILGF-1 est identifié comme principal facteur de « régénérescence » musculaire et qu’il atteint normalement son niveau maximal durant les heures de sommeil3,4,6.
L’hypothèse immunitaire
Après qu’on ait initialement reconnu certaines différences dans les « populations » leucocytaires des fibromyalgiques lorsque comparées à des sujets sains, ont a aussi rapporté d’autres observations isolées : variations dans les sous-populations lymphocytaires, présence d’anticorps anti-sérotonine, diminution des cellules NK, etc. 1,4,6. La signification de ces observations demeure obscure.
Parmi les autres types de cellules immunitaires fréquemment ciblées dans la physiopathologie de la fibromyalgie, il y a les lymphocytes B. De fait, certaines observations isolées suggèrent qu’il existerait une auto-immunité fréquente chez ces patients. Ainsi, diverses études ont montré, de façon isolée, une augmentation du titre en anticorps antisérotonine, antinucléaire, antithyroïdiens chez des fibromyalgiques1,4,6. Cependant, il serait faux de croire que ces seules découvertes sont pathognomoniques de la fibromyalgie puisque la majorité des patients qui ont des titres élevés de ces anticorps ne sont pas atteints de ce syndrome.
D’autres substances issues de cellules du système immunitaire sont potentiellement impliquées dans ce syndrome. Certaines cytokines, par exemple, produites en très grande concentration, pourraient être responsables de la douleur et de la fatigue des fibromyalgiques 4,6,8. Il est possible que certaines de ces cytokines soient produites par les cellules gliales, notamment au niveau de la corne dorsale de la moëlle épinière. Lorsque certaines cytokines sont administrées par voie intra-thécale à des rongeurs, elles ont la propriété d’induire de l’hyperalgésie. Un phénomène semblable pourrait exister chez les fibromyalgiques.
Les hypothèses biochimiques
Plusieurs observations isolées sur divers troubles métaboliques ont caractérisé la littérature scientifique de la dernière décennie. Déficit en magnésium, problème de phosphorylation, problème de saturation sanguine en oxygène, défauts dans la peroxydation des lipides et des protéines, anomalies de la glycolyse ont tour à tour été invoqués somme responsables de la douleur musculaire des fibromyalgiques. Ces observations n’ont cependant pas été confirmées et leur signification clinique n’est toujours pas établie.
L’hypothèse infectieuse
Si certains auteurs ont évoqué la possibilité que certains agents infectieux puissent contribuer au développement de la fibromyalgie, il n’existe aucune certitude quant à cette hypothèse4,6. Parmi les éléments les plus fréquemment mentionnés, on compte le virus d’Epstein-Barr, l’Herpes zoster et le Coxsackvirus6. Plusieurs symptômes qui s’apparentent à ceux de la fibromyalgie ont été signalés chez des patients souffrant de divers types d’infections (bactérienne, mycotique, etc.), mais il s’agirait, dans ces cas, de fibromyalgie « secondaire ».
L’hypothèse traumatique
Bien que cela n’ait pas non plus été prouvé de façon formelle, il semble de plus en plus plausible qu’il existerait un lien entre l’apparition du syndrome fibromyalgique et l’existence d’un événement déclencheur ou favorisant. Il ne sera d’ailleurs pas facile de prouver s’il existe un lien de cause à effet. Des études prospectives chez des traumatisés de sources diverses devraient être faites pour vérifier cette hypothèse. Si l’hypothèse était confirmée, cela suggérerait qu’une douleur aiguë d’origine traumatique mal contrôlée pourrait être responsable de la sensibilisation spinale (centrale) de plusieurs fibromyalgiques (voir la section suivante).
L’atteinte nerveuse centrale comme source de douleur dans la fibromyalgie
La douleur est une expérience sensorielle et émotionnelle qui fait intervenir plusieurs structures nerveuses. En situation normale, grâce à l’existence de nocicepteurs périphériques, l’information nociceptive est reconnue comme étant douloureuse après un premier relais au niveau de la corne dorsale de la moëlle épinière puis au niveau du tronc cérébral, du thalamus et de différentes régions corticales responsables du traitement et de l’interprétation des composantes sensorielles (cortex somatosensoriel I et II) et émotionnelles (cortex cinguléantérieur, cortex insulaire, lobes frontaux) de l’information somatosensorielle10.
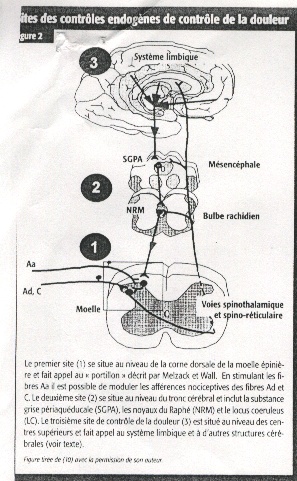
En réponse à des stimulations périphériques, il existe des mécanismes inhibiteurs situés tout le long du parcours nerveux et en particulier à trois niveaux plus spécifiquement : la corne dorsale de la moëlle épinière, le tronc cérébral et les centres supérieurs (figure 2)10. Au niveau spinal, le « portillon » de Melzack et Wall, est un bel exemple de mécanisme de modulation périphérique de la douleur10. Chez les fibromyalgiques, l’efficacité du « portillon » a été confirmée dans certaines études bien réalisées11,12. Il est en effet possible de soulager des douleurs localisées, notamment au moyen de stimulations nerveuses électriques (ou TENS). Cette inhibition de la douleur porte cependant uniquement sur le segment traité.
Un second mécanisme de modulation de la douleur se situe au niveau du tronc cérébral. Il est connu sous le nom de « contrôles inhibiteurs diffus des influx nociceptifs ou CIDN ». Ce mécanisme fait appel à des voies sérotoninergiques et noradrénergiques ainsi qu’à des interneurones « enképhalinergiques »10,13. Les CIDN présentent certaines particularités : l’inhibition descendante ne se limite pas à la région stimulée et la stimulation peut être située à distance du champ du neurone à inhiber10,13.
Récemment, grâce à des études psychophysiques, notre laboratoire a montré que les CIDN sont dysfonctionnels chez les fibromyalgiques13. Il semble d’ailleurs que cette dysfonction est propre aux fibromyalgiques puisque, jusqu’à maintenant, ces patients sont les seuls atteints de douleur chez qui ce phénomène a été identifié.
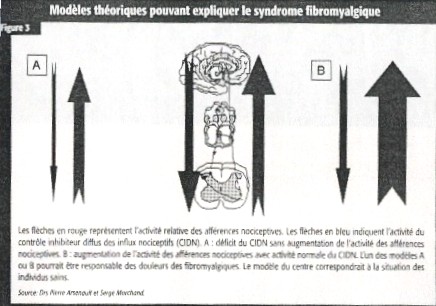
Comment expliquer cette dysfonction? Absence de CIDN ou incapacité d’inhiber une région médullaire hyperexcitable voire « sensibilisée » (figure 3)? Des recherches récentes ont montré que la corne dorsale de la moëlle épinière des fibromyalgiques est sensibilisée et même, en l’absence d’un stimulus nociceptif périphérique, elle informe constamment les centres supérieurs d’afférences nociceptives14. Toutes ces informations laissent à penser que, contrairement à la conception initiale qui faisait de la fibromyalgie une entité clinique associée à des douleurs nociceptives, la douleur dans cette affection est plutôt de type « neurogène », c’est-à-dire qu’elle est associée à une dysfonction du système nerveux central.
Le dernier mécanisme de modulation de la douleur est celui que l’on retrouve au niveau des centres supérieurs et inclut : le thalamus, le cortex somatosensoriel (I et II), le cortex cingulé antérieur et l’insula10,15. La capacité de moduler la douleur de ces centres, notamment par hypnose ou biofeedback, serait préservée chez les fibromyalgiques, selon certaines recherches15. Tout au plus retrouve-t-on une diminution de la circulation sanguine au niveau du thalamus, une découverte dont la signification reste à prouver et qui pourrait n’être qu’une conséquence de la dysfonction des CIDN1,4,6.
Les douleurs somatiques et viscérales : un phénomène de convergence spinale
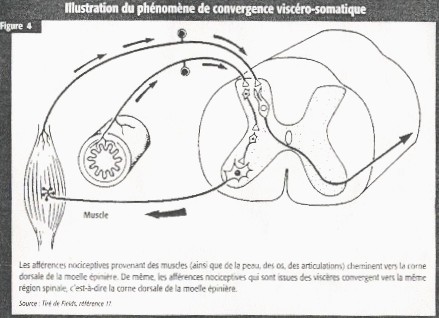
Le syndrome de l’intestin irritable, la dyspepsie, la vessie irritable sont des affections médicales que l’on retrouve souvent en comorbidité avec la fibromyalgie1,2,4,6. Grâce aux travaux sur les douleurs viscérales réalisés par différents groupes de recherche, il est maintenant prouvé que les afférences nociceptives viscérales font « convergence » aux mêmes sites de la corne dorsale de la moëlle épinière que les afférences somatiques (figure 4) 16,17. Ce phénomène est connu sous le nom de « convergence viscéro-somatique » 16,17. Il explique, par exemple, l’irradiation de plusieurs douleurs viscérales aux niveaux somatiques. L’irradiation de la douleur angineuse aux membres supérieurs en est un exemple frappant. Chez les fibromyalgiques, la co-existence de symptômes à la fois somatiques et viscéraux tel que le syndrome de l’intestin irritable, est une conséquence probable de ce phénomène. Il faut, en effet, de plus en plus percevoir dans ce syndrome un problème bien plus sensoriel que moteur4,6,16,17.
Par un phénomène similaire, ces afférences (somatiques et viscérales) font « synapse » au niveau d’une région intermédiaire de la moëlle épinière de laquelle sont issues les efférences sympathiques18. Il est très possible que certains des symptômes avec manifestations « sympathiques » soient liés à ce mécanisme. Certains auteurs considèrent d’ailleurs la fibromyalgie comme faisant partie de la famille des affections douloureuses « maintenues par le sympathique » (sympathetic maintained pain ou SMP)18.
Le rôle des hormones sexuelles
Depuis longtemps, les spécialistes de la douleur ont remarqué que plusieurs syndromes douloureux se retrouvent principalement chez la femme. La fibromyalgie, la migraine, l’arthrite rhumatoïde ainsi que plusieurs autres entités médicales sont de ce nombre2. La douleur ressentie dans ces différentes pathologies est variable et elle suit le cycle menstruel, atteignant des sommets vers la période péri-menstruelle2. Ces information témoignent d’une contribution importante des hormones sexuelles. Cela est d’ailleurs corroboré par les différences observées dans les seuils de tolérance à la douleur dans certaines situations physiologiques, notamment lors de la grossesse et en péri-ménopause2. La situation des fibromyalgiques n’est pas différente. La plus grande prévalence de cette affection entre les âges de 40 et 60 ans ne peut que rappeler qu’il se pourrait que les hormones sexuelles y jouent un rôle important. Des études sont requises pour évaluer l’affection douloureuse des fibromyalgiques dans différentes conditions hormonales et à différents âges de la vie. En particulier, il serait intéressant d’évaluer le rôle de l’hormonothérapie de substitution sur la douleur des fibromyalgiques. Certaines études semblent confirmer les effets bénéfiques de l’hormonothérapie sur la réponse nociceptive de la femme et de l’homme2.
Et si la douleur était psychogénique?
Même s’il est tentant d’attribuer à la complexité des douleurs fibromyalgiques une origine psychologique, il faut comprendre les bases neurophysiologiques de la douleur pour accepter l’évidence d’un « substratum » biologique. Toutefois, il est vrai que de nombreux fibromyalgiques finissent par présenter des symptômes dépressifs parfois sévères. Des études établissent à environ 30 % l’incidence de dépression majeure dans ce groupe de patients4,6. Cette observation n’est pas surprenante puisque, comme mentionné plus haut, les niveaux des principaux neurotransmetteurs impliqués dans la dépression (NA et 5-HT) sont diminués chez les fibromyalgiques1,3,4,5,6. Il est possible que la déplétion de ces neurotransmetteurs, en présence de conditions favorisantes (populations de récepteurs 5-HT et NA particulières), puisse produire initialement de la douleur puis, dans une deuxième phase, mener à un état dépressif. Ce serait une erreur de conclure que la dépression est elle-même responsible du phénomène douloureux. En effet, quelques études récentes montrent que la dépression n’influence pas le seuil de tolérance à la douleur19,20.
Quelle doit être l’approche médicale pour traiter la fibromyalgie?
Le traitement du fibromyalgique ne peut être efficace sans une intervention multidisciplinaire. Toute douleur chronique, du fait qu’elle implique une composante nociceptive, une composante sensori-discriminative, une composante motivo-affective et une composante comportementale10,21, doit être approchée en tenant compte de ces différentes composantes.
Tout en envisageant un traitement pharmacologique, il est recommandable de vérifier les habitudes de travail, d’évaluer l’environnement du travail, de suggérer un suivi psychothérapeutique pour une meilleure gestion du stgress et/ou de la dépression. De plus, il est indispensable de prescrire un programme adapté d’activités physiques avec une composante aérobique et une composante d’étirements musculaires. Pour ce, il est parfois nécessaire de solliciter la collaboration de spécialistes en activité physique et/ou de physiothérapeutes. Il est aussi important d’expliquer aux patients que le conditionnement physique, même chez les individus sains, n’est pas dépourvu de douleur et que cette douleur diminue avec le temps. Il s’agit en quelque sorte d’une « bonne douleur ».
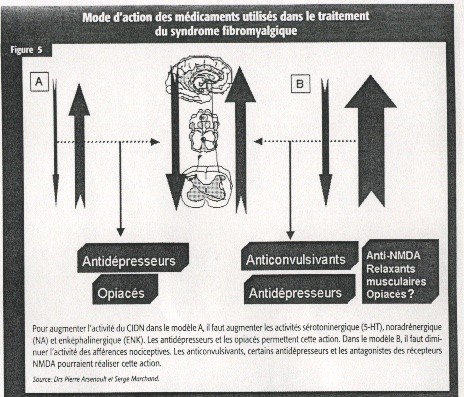
Sur le plan pharmacologique, les informations obtenues au cours des dernières années sur la sensibilisation spinale et la dysfonction des mécanismes inhibiteurs descendants des fibromyalgiques permettent d’envisager certaines approches. Parmi celles-ci, il faut mentionner (figure 5) :
- La stimulation des mécanismes d’inhibition descendante de la douleur au moyen des antidépresseurs (tricycliques et sélectifs aux activités sérotoninergiques et/ou nonadrénergiques) et parfois même d’opiacés. Même si une tendance actuelle recommande d’éviter d’utiliser des opiacés dans la fibromyalgie, il est important de souligner que l’inefficacité des opiacés dans la fibromyalgie repose sur de rares études22. Il reste donc encore beaucoup de recherches à faire sur le sujet avant de conclure.
- La stabilisation spinale au moyen d’anticonvulsivants comme la gabapentine (Neurontin).
- La stabilisation spinale éventuellement aussi au moyen d’antagonistes des récepteurs NMDA (lorsque des formes orales sans trop d’effets secondaires seront développées), d’antiarythmique (Mexitil), de relaxants musculaires (Baclofen).
- Le maintien d’un environnement hormonal adéquat, notamment par l’hormonothérapie de substitution chez la femme et, si nécessaire, de testostérone chez l’homme.
L’expérience révèle qu’il n’existe pas de recette « miracle » pour traiter la douleur de ces patients, mais qu’il faut parfois faire appel à une ou plusieurs de ces substances pour parvenir à un soulagement adéquat des douleurs.
Il est par ailleurs important de se souvenir que les fibromyalgiques, comme les migraineux et pour des raisons encore inexpliquées, présentent de l’hypervigilance à différents stimuli sensoriels (aux bruits, aux odeurs, à la lumière, par exemple)2. Il faut en tenir compte dans la prescription pharmacologique. En effet, on recommande en général de débuter avec des doses très faibles, généralement la moitié de la dose habituelle de départ.
Il serait enfin intéressant de vérifier, lors de l’anamnèse, le ou les événements qui ont précédé l’apparition des douleurs (agression physique ou psychologique). Il est en effet très possible qu’il n’existe pas qu’un seul type de syndrome fibromyalgique. En se basant sur les hypothèses mentionnées à la figure 4, il est possible que certains fibromyalgiques souffrent davantage d’une sensibilisation spinale et, dans un tel cas, aient une meilleure réponse thérapeutique aux médicaments qui exercent un effet stabilisateur au niveau de la corne dorsale de la moëlle épinière (anticonvulsivants, notamment). D’autres patients pourraient être davantage affectés par une dysfonction des contrôles inhibiteurs (CIDN), avec ou sans dépression préalable, et pourraient mieux répondre aux agents qui augmentent les neurotransmetteurs appartenant à ce mécanisme d’inhibition (la 5-HT, la NA et les enképhalines)22,23.
Un message à retenir
Lorsqu’on les interroge sur la douleur de leurs patients atteints de fibromyalgie, plusieurs cliniciens mentionnent qu’ils ont été impuissants à soulager les douleurs initialement loco-régionales, mais qui ont évolué dans le temps pour progressivement se généraliser.
Cette généralisation de la douleur traduit, sur le plan neurophysiologique, une sensibilisation spinale et supra-spinale. En effet, contrairement à ce que l’on a cru par le passé, il est maintenant prouvé que le système nerveux central est capable de « plasticité » et peut garder « en mémoire », par des modifications cellulaires et moléculaires, les « impressions » nociceptives.
Parmi les mécanismes qui expliquent cette sensibilisation spinale, il faut mentionner l’augmentation de l’activité du glutamate au niveau des récepteurs NMDA (n-méthyl-D-aspartate) de la corne dorsale de la moëlle épinière10,24. Chez les fibromyalgiques, il est maintenant prouvé que cette région est l’objet d’un phénomène de wind-up14 et donc d’une sensibilisation. L’efficacité de certains antagonistes des récepteurs NMDA (kétamine, notamment) à soulager la douleur des fibromyalgiques n’est pas étrangère à ce mécanisme25. Malheureusement, les effets psychodyslexiques de ces médicaments en limitent l’utilisation.
Il est donc important de réaliser qu’une douleur aiguë persistante, non soulagée adéquatement, risque de devenir chronique. D’où l’importance d’intervenir agressivement au moment où la douleur est à la phase aiguë.
En conclusion
En 2002, il ne suffit plus de considérer la fibromyalgie comme un syndrome psychogénique et de la traiter comme telle. Les études neurophysiologiques des dernières années montrent maintenant que la douleur fibromyalgique résulte d’un excès de nociception dont l’origine se situe notamment au niveau de la moëlle épinière, et ce, même en l’absence d’un stimulus périphérique nouveau (phénomène de sensibilisation spinale). Un autre mécanisme est le manque d’inhibition centrale de la douleur (dysfonction des CIDN). La prise en charge thérapeutique doit inclure un programme d’exercices adaptés, un soutien psychothérapeutique et un traitement pharmacologique lui aussi bien sélectionné.
Et, comme les problèmes fréquemment rencontrés dans l’histoire initiale des patients incluent des traumatismes (cervicaux et locomoteur en général), il est important que le clinicien traite bien la douleur dans sa phase aiguë pour éviter qu’elle n’évolue vers la chronicité! g
| Réponse
au cas de Gisèle Pour répondre à Gisèle qui vient chercher des informations sus ses douleurs, il est important |
|
Pour expliquer les
douleurs
|
Pour optimiser le
traitement de ses douleurs
|
Références bibliographiques
- Chaitow, L., Fibromyalgia Syndrome : A practitioner’s guide to treatment, Churchill Livingston.
- Fillingin, R.B., Sex, Gender, and Pain : Progress in pain research and management, IASP Press, 2000, vol. 17.
- Jacobsen, S., Denneskiold-Samsoe, B. et Lund, B., Musculoskelettal Pain, Myofascial Pain Syndrome, and the Fibromyalgia Syndrome, The Haworth Medical Press, 1993, 13.
- Mense, S. et Simons, D.G., Muscle Pain : Understanding its nature, diagnosis, and treatment, Lippincott, Williams & Wilkins, 2001.
- Pillemer, S.R., The Neuroscience and Endocrinology of Fibromyalgia, The Hawroth Medical Press, 1998.
- Russell, I.J., Soft Tissue Pain Syndrome : fibromyalgia syndrome & myofascial pain syndrome, dans American Pain Society 2000 Professional development courses, 2 novembre, Atlanta, GA.
- Kosek, E., Ekholm, J. et Hansson, P., Increased Pressure Pain Sensibility in Fibromyalgia Patients is Located Deep to the Skin but not Restricted to Muscle, Pain, 1995; 63(3) : pp. 335-339.
- Kruger, L., Methods in Pain Research, CRC Press, 2001.
- White, K.P., Carette, S., Harth, M. et Teasell, R.W., Trauma and Fibromyalgia : Is there an association and what does it mean?, Semin. Arthritis Rheum 2000; 29(4); 200-16.
- Marchand, S., Le phénomène de la douleur, Chenelière/McGraw Hill, 1998.
- Llautenbacher, S. et Rollman, G.B., Possible Deficiencies of Pain Modulation in Fibromyalgia, Clin. Journal Pain 1997; 13 : 189-196.
- Kosek, E. et Hansson, P., Modulatory Influence on Somatosensory Perception from Vibration and Heterotopic Noxious Conditioning Stimulation, Pain 1997; 71(1) : 41-51.
- Julien, N., Arsenault, P. et Marchand, S., Deficits of Endogenous Pain Inhibitory Mechanisms in Fibromyalgia, soumis à PAIN.
- Staud, R., Vierck, C.J., Cannon, R.L., Mauderli, A.P. et Price, D.D., Abnormal Sensitization and Temporal Summation of Second Pain (wind-up) in Patients with Fibromyalgia Syndrome, Pain 2001; 91 (1-2) : 165-75.
- Haanen, H.C., Hoenderdos, H.T., van Romunde, L.K., Hop, W.C., Mallee, C., Terviel, J.P. et Hekster, G.B., Controlled Trial of Hypnotherapy in the Treatment of Refractory Fibromyalgia, J Rheumatol 1991; 18 (1) : 72-75.
- Gebhart, G.F., Visceral Pain : Progress in Pain Research and Management, IASP Press, 1995, vol. 5.
- Fields, H.L., Pain, New York, McGraw-Hill Book Company, 1987.
- Martinez-Lavin, M., Is Fibromyalgia a Generalized Reflex Sympathetic Dystrophy?, Clin Exp Rheumatol 2001; 19(1) :1-3.
- Adler, G. et Gottaz, W.F., Pain Perception Threshold in Major Depression, Bio Psychiatry, 1993; 34 :687-699.
- Dworkin, R.H., Clark, W.C., et Lipsitz, J.D., Pain Responsivity in Major Depression and Bipolar Disorder, Psychiatry Res, 1995; 56 :173-181.
- Price, D.D., Psychological Mechanism of Pain and Analgesia : Progress in Pain Research and Management, IASP Press, 1999, vol. 15. Fields, H.L., Pain, New York, McGraw-Hill Book Company, 1987.
- Lautenschlager, J., Present State of Medication Therapy in Fibromyalgia Syndrome, Scand J Rheumatol 2000 suppl; 113 :32-6.
- O’Malley, P.G., Balden, E., Tomkins, G., Santoro, J., Kroenke, K. et Jackson, J.L., Treatment of Fibromyalgia with Antidepressants : A Meta-Analysis, J Gen Intern Med 2000; 15(9) : 659-666.
- Nicolodi, M., Volpe, A.R., et Sicuteri, F., Fibromyalgia and Headache : Failure of Serotonergic Analgesia and N-methyl-D-aspartate-mediated Neuronal Plasticity : their common clues, Cephalalgia, février 1998; 18 suppl. 21 :41-4, Review.
- Sorensen, J., Bengtsson, A., Backman, E., Henriksson, K.G. et Bengtsson, M., Pain Analysis in Patients with Fibromyalgia : Effects of Intravenous Morphine, Lidocaine, and Ketamine, Scand J Rheumatol 1995; 24(6) : 360-5.
- Site internet : www.usdoctor.com/fibro.htm